Múltiples funciones del riñón en la homeostasis.

La mayoría de las personas saben que los riñones tienen una función importante: eliminar del cuerpo los materiales de desecho que se han ingerido o que ha producido el metabolismo. Una segunda función que es especialmente crítica es controlar el volumen y la composición de los electrólitos de los líquidos corporales.
Los riñones realizan sus funciones más importantes filtrando el plasma y eliminando sustancias del filtrado con una intensidad variable, dependiendo de las necesidades del cuerpo. Finalmente, los riñones aclaran las sustancias no deseadas del filtrado (y por tanto del cuerpo) excretándolas a la orina mientras devuelven las sustancias necesarias de nuevo a la sangre.

Los riñones son los principales medios de eliminación de los productos de desecho del metabolismo que ya no necesita el cuerpo. Estos productos son la urea (del metabolismo de los aminoácidos), la creatinina (de la creatina muscular), el ácido úrico (de los ácidos nucleicos), los productos finales del metabolismo de la hemoglobina (como la bilirrubina) y los metabolitos de varias hormonas. Los riñones desempeñan una función dominante en la regulación a largo plazo de la presión arterial al excretar cantidades variables de sodio y agua. Los riñones también contribuyen a la regulación a corto plazo de la presión arterial mediante la secreción de hormonas y factores o sustancias vasoactivos, como la renina, que dan lugar a la formación de productos vasoactivos. Los riñones contribuyen a la regulación acidobásica junto a los pulmones y los amortiguadores del líquido corporal mediante la excreción de ácidos y la regulación de los depósitos de amortiguadores en el líquido corporal. Los riñones son el único medio de eliminar ciertos tipos de ácidos, como el ácido sulfúrico y el ácido fosfórico, que genera el metabolismo de las proteínas. Los riñones secretan eritropoyetina, que estimula la producción de eritrocitos en las células madre hematopoyéticas de la médula ósea. En las personas con una nefropatía grave o en las que se han extirpado los riñones y están en hemodiálisis, aparece una anemia grave debido a la menor producción de eritropoyetina.
Anatomía fisiológica de los riñones
Cada riñón de un ser humano adulto normal pesa unos 150 g y tiene el tamaño aproximado de un puño cerrado. La cara medial de cada riñón contiene una región con una muesca, llamada hilio, por la que pasan la arteria y vena renales, los linfáticos, la inervación y el uréter, que transporta la orina final desde el riñón hasta la vejiga, donde se almacena hasta que esta se vacía. El riñón está rodeado de una cápsula fibrosa y tensa que protege sus delicadas estructuras internas.
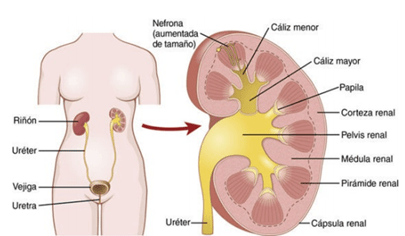
Si se cortan los riñones de arriba abajo, las dos regiones principales que pueden verse son la corteza externa y las regiones internas de la médula. La médula se divide en 8-10 masas de tejido en forma de cono llamadas pirámides renales. La base de cada pirámide se origina en el borde entre la corteza y la médula y termina en la papila, que se proyecta en el espacio de la pelvis renal, una continuación en forma de abanico de la porción superior del uréter. El borde externo de la pelvis se divide en bolsas abiertas, llamadas cálices mayores, que se extienden hacia abajo y se dividen en los cálices menores, que recogen la orina de los túbulos de cada papila.
Irrigación renal
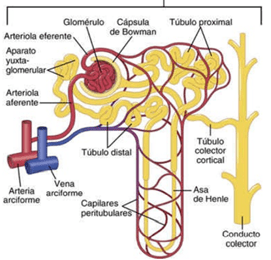
El riego sanguíneo de los dos riñones es normalmente de alrededor del 22% del gasto cardíaco, o 1.100 ml/min. La arteria renal entra en el riñón a través del hilio y después se ramifica progresivamente hasta formar las arterias interlobulares, las arterias arciformes, las arterias interlobulillares (también denominadas arterias radiales) y las arteriolas aferentes, que acaban en los capilares glomerulares, donde se filtran grandes cantidades de líquido y solutos (excepto las proteínas plasmáticas) para comenzar la formación de orina. Los extremos distales de los capilares de cada glomérulo coalescen hasta formar la arteriola eferente, que llega a la segunda red capilar, los capilares peritubulares, que rodean a los túbulos renales.
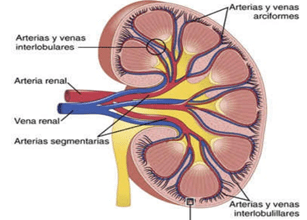
La circulación renal tiene la particularidad de contar con dos lechos capilares, los capilares glomerulares y los peritubulares, que están dispuestos en serie y están separados por las arteriolas eferentes. Estas arteriolas ayudan a regular la presión hidrostática en los dos grupos de capilares. La presión hidrostática alta en los capilares glomerulares (de unos 60 mmHg) da lugar a una filtración rápida, mientras que una presión hidrostática mucho menor en los capilares peritubulares (de unos 13 mmHg) permite una reabsorción rápida de líquido. Los capilares peritubulares se vacían en los vasos del sistema venoso, que discurren paralelos a los vasos arteriolares. Los vasos sanguíneos del sistema venoso forman progresivamente la vena interlobulillar, la vena arciforme, la vena interlobular y la vena renal, que abandona el riñón junto a la arteria renal y el uréter.
La nefrona es la unidad funcional del riñón
Cada riñón humano contiene alrededor de 800.000 a 1.000.000 de nefronas, cada una de las cuales es capaz de formar orina. El riñón no puede regenerar nefronas nuevas. Por tanto, en la lesión, la enfermedad o el envejecimiento renal normal, el número de nefronas se reduce gradualmente. Después de los 40 años de edad, el número de nefronas funcionantes suele reducirse alrededor de un 10% cada 10 años de forma que a los 80 años muchas personas tienen un 40% menos de nefronas funcionantes que a los 40. Cada nefrona contiene:
- un penacho de capilares glomerulares llamado glomérulo, por el que se filtran grandes cantidades de líquido desde la sangre
- un túbulo largo en el que el líquido filtrado se convierte en orina en su camino a la pelvis del riñón.

Al final de la rama ascendente gruesa hay un segmento corto, que tiene en su pared una placa de células epiteliales especializadas conocida como mácula densa. Como comentaremos más adelante, la mácula densa es importante para controlar la función de la nefrona. Más allá de la mácula densa el líquido entra en el túbulo distal, que, como el túbulo proximal, se dispone en la corteza renal. Al túbulo distal le siguen el túbulo conector y el túbulo colector cortical, que conduce al conducto colector cortical. Las partes iniciales de 8 a 10 conductos colectores corticales se unen para formar un solo conducto colector mayor que discurre hacia abajo al interior de la médula y se convierte en el conducto colector medular. Los conductos colectores se funden para formar progresivamente conductos cada vez mayores que finalmente se vacían en la pelvis renal a través de las puntas de las papilas renales. En cada riñón hay unos 250 conductos colectores muy grandes y cada uno recoge la orina de unas 4.000 nefronas.
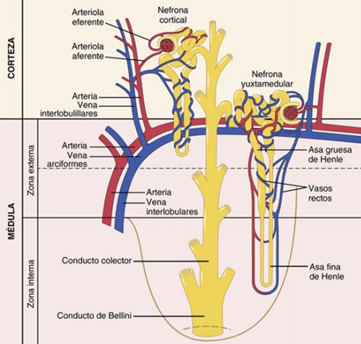
Diferencias regionales en la estructura de la nefrona: nefronas corticales y yuxtamedulares Aunque cada nefrona tiene todos los componentes descritos, hay algunas diferencias dependiendo de la profundidad a la que se encuentre la nefrona dentro de la masa renal. Las nefronas que tienen glomérulos localizados en la corteza externa se denominan nefronas corticales; tienen asas de Henle cortas que penetran solo una distancia corta en la médula.
Alrededor del 20-30% de las nefronas tienen glomérulos que se disponen en la profundidad de la corteza renal cerca de la médula y se denominan nefronas yuxtamedulares. Estas nefronas tienen asas de Henle grandes que discurren hasta la médula, en algunos casos con un recorrido completamente intramedular hasta desembocar en las papilas renales.
Micción
La micción es el proceso mediante el cual la vejiga urinaria se vacía cuando está llena. Este proceso se realiza en dos pasos. Primero, la vejiga se llena progresivamente hasta que la tensión en sus paredes aumenta por encima de un umbral. Esta tensión desencadena el segundo paso, que es un reflejo nervioso, llamado reflejo miccional.
Anatomía fisiológica de la vejiga
La vejiga urinaria es una cámara de músculo liso compuesta de dos partes principales:
- el cuerpo, que es la principal parte de la vejiga en la que se acumula la orina,
- el cuello, que es una extensión en forma de abanico del cuerpo, que pasa en sentido inferior y anterior hasta el triángulo urogenital y se conecta con la uretra. La parte inferior del cuello de la vejiga también se llama uretra posterior por su relación con la uretra
El músculo liso de la vejiga se llama músculo detrusor.

Sus fibras musculares se extienden en todas las direcciones y, cuando se contraen, pueden aumentar la presión en la vejiga hasta 40-60 mmHg. Luego la contracción del músculo detrusor es un paso importante en el vaciamiento de la vejiga. Las células musculares lisas del músculo detrusor se fusionan entre sí de manera que existen vías eléctricas de baja resistencia de una célula muscular a otra. En la pared posterior de la vejiga, inmediatamente por encima del cuello de la vejiga, hay una pequeña zona triangular llamada trígono. En la parte más inferior del vértice del trígono, el cuello de la vejiga se abre en la uretra posterior, y los dos uréteres entran en la vejiga en los ángulos más superiores del trígono. Cada uréter, en su entrada en la vejiga, discurre en sentido oblicuo a través del músculo detrusor y después pasa otros 1-2 cm por debajo de la mucosa vesical antes de vaciarse en la vejiga. El cuello de la vejiga (uretra posterior) tiene 2 a 3 cm de longitud, y su pared está compuesta del músculo detrusor entrelazado con una gran cantidad de tejido elástico.
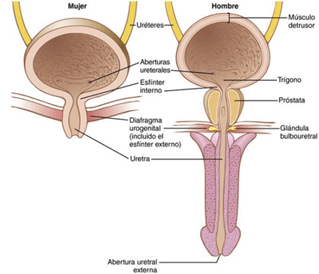
El músculo en esta zona se llama esfínter interno. Su tono natural mantiene normalmente el cuello de la vejiga y la uretra posterior vacías de orina y, por tanto, impide el vaciamiento de la vejiga hasta que la presión en la parte principal de la vejiga aumenta por encima de un umbral crítico. Más allá de la uretra posterior, la uretra atraviesa el diafragma urogenital, que contiene una capa de músculo llamada esfínter externo de la vejiga. Este músculo es un músculo esquelético voluntario, al contrario que el músculo del cuerpo de la vejiga y del cuello de la vejiga, que es totalmente músculo liso. El músculo del esfínter externo está bajo un control voluntario del sistema nervioso y puede usarse para impedir conscientemente la micción incluso cuando los controles involuntarios intentan vaciar la vejiga.
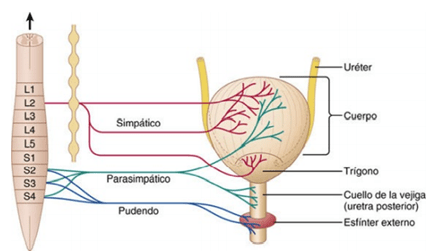
La principal inervación nerviosa de la vejiga es a través de los nervios pélvicos
que conectan con la médula espinal a través del plexo sacro, sobre todo los segmentos S2 y S3. En los nervios pélvicos discurren fibras nerviosas sensitivas y motoras. Las fibras sensitivas detectan el grado de distensión de la pared de la vejiga. Las señales de distensión de la uretra posterior son especialmente fuertes y son responsables sobre todo de iniciar los reflejos que provocan el vaciado de la vejiga.
Los nervios motores transmitidos en los nervios pélvicos son fibras parasimpáticas. Estas fibras terminan en las células ganglionares localizadas en la pared de la vejiga. Después, nervios posganglionares cortos inervan el músculo detrusor. Además de los nervios pélvicos, otros dos tipos de inervación son importantes para la función vesical. Los más importantes son las fibras motoras esqueléticas que llegan a través del nervio pudendo hasta el esfínter vesical externo.
La orina que sale de la vejiga tiene prácticamente la misma composición que el líquido que fluye de los conductos colectores; no hay cambios significativos en la composición de la orina en su camino a través de los cálices renales hasta los uréteres y la vejiga. La orina que fluye desde los conductos colectores hacia los cálices renales estira los cálices e incrementa su actividad de marcapasos intrínseca, lo que a su vez inicia las contracciones peristálticas que se propagan a la pelvis renal y después a lo largo de la longitud del uréter, forzando así la orina desde la pelvis renal hacia la vejiga. En los adultos, los uréteres tienen normalmente de 25 a 35 cm de longitud. Las paredes de los uréteres contienen músculo liso y están inervadas por nervios simpáticos y parasimpáticos, así como por un plexo intramural de neuronas y fibras nerviosas que se extiende a lo largo de toda la longitud de los uréteres. Igual que sucede con otros músculos lisos viscerales, las contracciones peristálticas en el uréter se potencian con la estimulación parasimpática y se inhiben con la estimulación simpática.
La formación de orina es resultado de la filtración glomerular, la reabsorción tubular y la secreción tubular.
La intensidad con la que se excretan diferentes sustancias en la orina representa la suma de tres procesos renales:
- la filtración glomerular
- la reabsorción de sustancias de los túbulos renales hacia la sangre
- la secreción de sustancias desde la sangre hacia los túbulos renales.
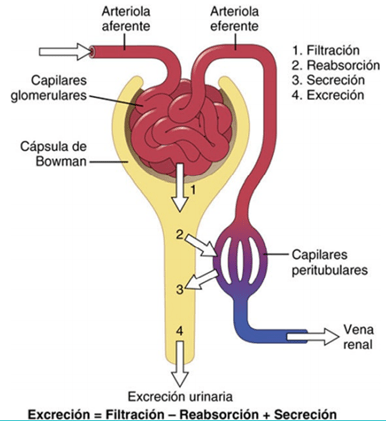
La formación de orina comienza cuando una gran cantidad de líquido que casi no dispone de proteínas se filtra desde los capilares glomerulares a la cápsula de Bowman. La mayoría de las sustancias del plasma, excepto las proteínas, se filtran libremente, de manera que su concentración en el filtrado glomerular de la cápsula de Bowman es casi la misma que en el plasma. A medida que el líquido abandona la cápsula de Bowman y pasa a través de los túbulos, se modifica por la reabsorción de agua y solutos específicos de nuevo hacia la sangre o por la secreción de otras sustancias desde los capilares peritubulares hacia los túbulos.