
El electrocardiograma (ECG) es el registro de las señales eléctricas de las células miocárdicas. Es un conjunto de ondas que Einthoven denominó P, Q, R, S, T y U de acuerdo con el orden de aparición en el tiempo. La onda P se inscribe como resultado de la activación auricular y que, de inmediato, aparecen Q, R y S, integrando el complejo ventricular por la propagación de la onda de excitación a la musculatura de ambos ventrículos y al tabique interventricular. Terminando el proceso de despolarización de toda la masa muscular auricular y ventricular, acaece una pequeña pausa (que luego conoceremos como segmento S-T) y más tarde se inscribe la onda T, la expresión del restaurador proceso de repolarización onda T, que corresponde a la expresión.
El electrocardiograma es una representación de un conjunto de 12
derivaciones, que nos da una información global y espacial de
la actividad eléctrica cardíaca.
Debe ser analizado en un conjunto y siempre considerando el estado clínico del enfermo, así como teniendo en cuenta datos que pueden parecer tan banales
como la edad y el sexo. Para el estudio del electrocardiograma debemos hacer un análisis secuencial y sistemático deben seguirse las siguientes reglas:
- En cada derivación, los latidos que se registran
se suceden en forma regular y todos tienen una morfología
similar. - Cada complejo QRS es precedido de una onda
P, positiva en todas las derivaciones excepto en AVR, la
onda P se encuentra separada de cada complejo en forma
clara por no menos de un cuadro pequeño y no más de tres
cuadros pequeños. - El complejo QRS es predominantemente positivo en las derivaciones DI, DII, DIII, AVL y AVF, excepto en
AVR en que es negativo, en AVL puede ser equifásico (una
positividad y una negatividad de igual tamaño). - En las derivaciones precordiales tiene la morfología rS
en V1 . En V6 tiene morfología qR y en ocasiones existe una s
pequeña. c) Las derivaciones V2 a V5 progresan paulatinamente entre
estas dos morfologías, frecuentemente V3 muestra transición intermedia, RS.El electrocardiograma es un método de utilidad diagnóstica basado en el registro de la actividad eléctrica cardíaca.
La actividad eléctrica cardíaca se recoge a través de una serie de cables conectados a la superficie corporal del individuo. Esta señal eléctrica se envía a un amplificador que aumentará la pequeña diferencia de potencial que se ha producido en el músculo cardíaco.
Secuencia para leer un ECG
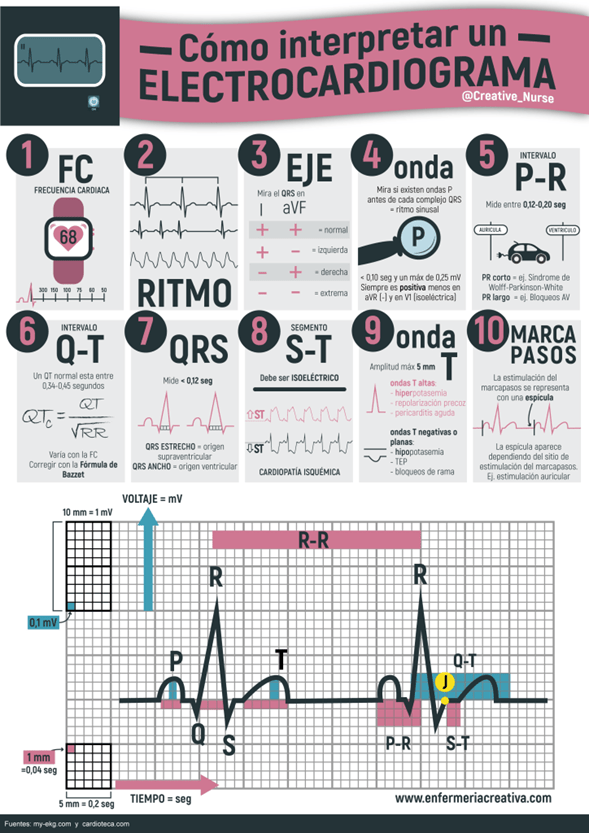
- Cálculo de la frecuencia cardiaca
- Análisis del ritmo cardiaco Valorar si el electrocardiograma está en ritmo sinusal. Para ello debemos determinar si cada ciclo cardiaco tiene una onda p producida por el nodo sinusal seguida siempre de un complejo QRS. Si estas condiciones se cumplen, podemos decir que el electrocardiograma es rítmico y está en ritmo sinusal.
- Valoración del intervalo PR Se debe medir el intervalo PR (normal entre 0.12 s y 0.20 s) desde el inicio de la onda P hasta el inicio del QRS. Una prolongación del intervalo PR permite diagnosticar un bloqueo AV de primer grado. Un intervalo PR corto permite diagnosticar un síndrome de Wolff-Parkinson-White
- Valoración del intervalo QTSe debe medir el intervalo QTdesde el inicio del complejo QRS hasta el final de la onda T. El intervalo QT varía en dependencia de la frecuencia cardiaca, por lo que se debe corregir su valor según la frecuencia cardiaca. El intervalo QT corregido o QTc es normal entre 350 ms y 440 ms.
- Eje eléctrico Un método seguro y rápido para saber si es normal, es determinar si el complejo QRS de las derivaciones I y aVF es positivo.
- Alteraciones del segmento ST Línea que nos avisa de la presencia de cardiopatía isquémica El segmento ST es la línea entre el final del complejo QRS y el inicio de la onda T. Debe ser isoeléctrico y para estar seguro si está descendido o elevado se deberá comparar con el segmento PR o en caso de duda, con el segmento TP (entre la onda T del latido previo y la onda P del latido analizado)
- Otras alteraciones electrocardiográficas
BLOQUEO DE RAMA DERECHA
El bloqueo completo de rama derecha (BRD o BRDHH) se produce cuando la rama derecha no es capaz de conducir el estímulo eléctrico. Es una alteración del sistema de conducción eléctrica del corazón, caracterizada por un retraso de la conducción eléctrica por la rama derecha del haz de His. En esta condición el ventrículo izquierdo se despolariza normalmente y luego la onda de despolarización se expande por el ventrículo derecho. Por lo que la despolarización de ambos ventrículos se realiza por la rama izquierda. El estímulo eléctrico desciende por la rama izquierda despolarizando primero las regiones dependientes de esta rama (ventrículo izquierdo y los dos tercios izquierdos del septo) y de forma retardada las regiones de la rama derecha. Este retraso en la despolarización provoca un ensanchamiento del complejo QRS y cambios en su morfología.
Bloqueo de rama derecha completo
Se habla de un «bloqueo completo de rama derecha» o «BCRD» por lo general cuando:
- Duración del complejo QRS mayor a 0,12 s.
- R´ en V1 que da lugar a complejos RSR´. Habitualmente la R´ es más alta que onda R inicial
- Onda S en I, aVL y V5-6
- La onda T es opuesta a las fuerzas terminales del QRS por lo que habitualmente es negativa en V1-2 pudiendo ser positiva en el resto de las derivaciones.4
Bloqueo de rama derecha incompleto
Hablamos de bloqueos incompletos en aquellas situaciones en las que se producen características de bloqueo como las definidas anteriormente pero la duración del complejo QRS no alcanza los 0,12 segundos.4
- Duración del complejo QRS entre 90 y 110 ms
- Onda r´ o R´ en V1
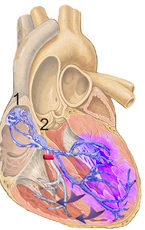
Bloqueo auriculoventricular
El único medio por el que los impulsos pueden pasar habitualmente desde las aurículas hacia lo ventrículos es a través del haz AV, también conocido como haz de His. Las situaciones que pueden reducir la velocidad de conducción de los impulsos en este haz o bloquear totalmente el impulso son las siguientes:
- La isquemia del nódulo AV o de las fibras del haz AV con frecuencia retrasa o bloquea la
conducción desde las aurículas a los ventrículos. La insuficiencia coronaria puede producir isquemia
del nódulo y del haz AV de la misma forma que puede producir isquemia del miocardio. - La compresión del haz AV por tejido cicatricial o por porciones calcificadas del corazón puede
deprimir o bloquear la conducción desde las aurículas hacia los ventrículos. - La inflamación del nódulo AV o del haz AV puede reducir la conducción desde las aurículas hacia
los ventrículos. La inflamación se debe con frecuencia a diferentes tipos de miocarditis producidas,
por ejemplo, por difteria o por fiebre reumática. - La estimulación extrema del corazón por los nervios vagos en casos poco frecuentes bloquea la
conducción de los impulsos a través del nódulo AV. Esta excitación vagal se debe en ocasiones a una
intensa estimulación de los barorreceptores en personas que tienen síndrome del seno carotídeo, que
se ha analizado antes en relación con la bradicardia.
TAQUICARDIA SINUSAL
Este trastorno de la frecuencia cardíaca se produce cuando el nodo sinoauricular (SA), situado en la parte superior de la aurícula derecha del corazón, estimula al corazón haciendo que lata rápidamente sin que haya una razón aparente. Las células del nodo sinoauricular envían señales eléctricas similares a impulsos nerviosos al tejido muscular auricular para que se contraiga. Las señales se transmiten por el nodo auriculoventricular (AV) a lo largo de fibras a través del septo hasta el tejido del miocardio ventricular. Cuando se produce una alteración en el sistema eléctrico del corazón se produce una arritmia. El latido cardíaco normal es de 60 a 70 latidos por minuto, pero se considera que hay una taquicardia sinusal cuando el latido del corazón sea superior a las 100 pulsaciones por minuto. Existe una arritmia sinusal fisiológica más frecuente en jóvenes que en personas mayores y se presenta como un cambio del ritmo con la respiración. Así la frecuencia cardíaca aumenta con la inspiración y disminuye con la espiración. Se sabe que un corazón lento (entre 50-60 pulsaciones) es un corazón muy eficaz por la cantidad de sangre impelida en cada latido cardíaco y por la relación esfuerzo/ gasto de energía. De ahí que los atletas intenten conseguir esta bradicardia sinusal fisiológica. Hay deportes como el ciclismo que favorece este enlentecimiento de la frecuencia. Además estas personas empiezan con ventaja, siempre se aceleran unos segundos más tarde que aquellos que empiezan a 70 o 80 pulsaciones por minuto y en un mundo deportivo muy competitivo eso puede representar una notable diferencia.
BRABICARDIA SINUSAL
Una bradicardia es un descenso de la frecuencia cardíaca normal. Normalmente, el corazón de un adulto late entre 60 y 100 veces por minuto en reposo. Si tienes bradicardia, el corazón late menos de 60 veces por minuto. La bradicardia puede ser un problema grave si el corazón no bombea suficiente sangre rica en oxígeno al cuerpo. En algunas personas, sin embargo, la bradicardia no causa síntomas ni complicaciones. El implante de un marcapasos puede corregir la bradicardia y ayudar a que el corazón mantenga una frecuencia adecuada. Es una alteración frecuente en niños deportistas cuyo entrenamiento ha provocado disminución de los rangos de frecuencia para su edad, pero también puede ser secundaria a estados hipóxicos, hiperkalemia, alteraciones hidroelectrolíticas, hipertensión endocraneana, estados de hipotermia, hipotiroidismo, especialmente en niños portadores de síndrome de Down y en la intoxicación digitálica. La bradicardia también puede ocurrir porque las señales eléctricas que se transmiten a través de las aurículas no llegan a los ventrículos (bloqueo cardíaco o bloqueo auriculoventricular). Los bloqueos cardíacos se clasifican según el grado en el que las señales de las aurículas alcanzan las cavidades de bombeo principales del corazón (ventrículos).
- Bloqueo cardíaco de primer grado. En la forma más leve, todas las señales eléctricas de las aurículas llegan a los ventrículos, pero la señal es más lenta. El bloqueo cardíaco de primer grado en raras ocasiones produce síntomas y, por lo general, no necesita tratamiento si no hay otra anomalía en la conducción de señales eléctricas.
- Bloqueo cardíaco de segundo grado. No todas las señales eléctricas llegan a los ventrículos. Algunos latidos se «interrumpen», lo que provoca un ritmo más lento y, en ocasiones, irregular.
- Bloqueo cardíaco de tercer grado (completo). Ninguno de los impulsos eléctricos de las aurículas llega a los ventrículos. Cuando esto sucede, un marcapasos natural toma el control, pero se producen impulsos eléctricos lentos y, en ocasiones, poco confiables para controlar el latido de los ventrículos.